โรคเท้าช้าง elephantiasis
โรคเท้าช้างหรือที่เรียกว่า Lymphatic Filariasis หรือ elephantiasis พบมากในเขตร้อนและชิดเขตร้อน(subtropic)ได้แก่ อินเดีย  พม่า มาเลเซีย ไทย อินโดนีเซีย จีนตอนใต้ ญี่ปุ่น เกาหลี อัฟริกาสำหรับประเทศไทยพบได้แถบภาคใต้ ชายแดนใกล้พม่า ทั่วโลกมีคนที่ติดเชื้อประมาณ 120 ล้านคน และมีความพิการประมาณ 40 ล้านคน พบว่า ผู้ป่วยประมาณ1ใน3อยู่ในประเทศอินเดีย อีก1ใน3อยู่ในอัฟริกา ที่เหลืออยู่ในเอเชีย
พม่า มาเลเซีย ไทย อินโดนีเซีย จีนตอนใต้ ญี่ปุ่น เกาหลี อัฟริกาสำหรับประเทศไทยพบได้แถบภาคใต้ ชายแดนใกล้พม่า ทั่วโลกมีคนที่ติดเชื้อประมาณ 120 ล้านคน และมีความพิการประมาณ 40 ล้านคน พบว่า ผู้ป่วยประมาณ1ใน3อยู่ในประเทศอินเดีย อีก1ใน3อยู่ในอัฟริกา ที่เหลืออยู่ในเอเชีย
โรคนี้เกิดจาดพยาธิตัวกลมที่พบบ่อยคือเชื้อ Wuchereria bancrofti และ Brugia malayi ซึ่งอาศัยอยู่ในคนเท่านั้น เชื้อจะเข้าท่อน้ำเหลือง ต่อมน้ำเหลือง เชื้อจะอยู่ในร่างกายคนได้ 4-6 ปีและออกลูกออกหลานเป็นล้านตัวเข้ากระแสเลือด ยุงกัดคนที่เป็นและรับเชื้อไป เมื่อไปกัดคนอื่นจะปล่อยเชื้อสู่คนอื่น
อาการที่สำคัญคือมีอาการบวมของอวัยวะที่พบได้บ่อยคือ ขา แขน อวัยวะเพศ
วงจรชีวิตของพยาธิ
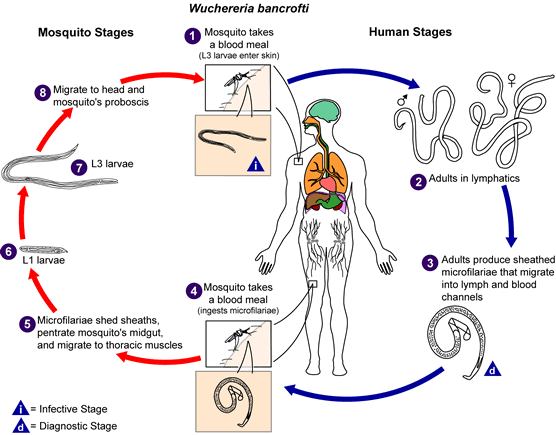
ยุงที่เป็นพาหะของโรคมีได้หลายชนิดได้แก่ Culex (C. annulirostris, C. bitaeniorhynchus, C. quinquefasciatus, and C. pipiens); Anopheles (A. arabinensis, A. bancroftii, A. farauti, A. funestus, A. gambiae, A. koliensis, A. melas, A. merus, A. punctulatus and A. wellcomei); Aedes (A. aegypti, A. aquasalis, A. bellator, A. cooki, A. darlingi, A. kochi, A. polynesiensis, A. pseudoscutellaris, A. rotumae, A. scapularis, and A. vigilax); Mansonia (M. pseudotitillans, M. uniformis); Coquillettidia (C. juxtamansonia) ระหว่างที่ยุงดูดเลือด ยุงจะปล่อยพยาธิระยะติดต่อคือระยะที่3เข้าสู่ผิวหนังของคน เชื้อพยาธิจะไชจากแผล  พยาธิจะเจริญเติบโตในระบบน้ำเหลือง
พยาธิจะเจริญเติบโตในระบบน้ำเหลือง  ตัวเมียจะมีความยาว 80 ถึง 100 mm และมีความอ้วน 0.24 ถึง 0.30 mm ตัวผู้จะยาว 40 mm อ้วน .1 m เมื่อตัวผู้ผสมกับตัวเมียจะทำให้เกิด microfilariae ขนาด 244 ถึง 296 μm อ้วน 7.5 ถึง 10 μm และอยู่ในปลอก เชื้อจะออกกระแสเลือดในเวลากลางคืน
ตัวเมียจะมีความยาว 80 ถึง 100 mm และมีความอ้วน 0.24 ถึง 0.30 mm ตัวผู้จะยาว 40 mm อ้วน .1 m เมื่อตัวผู้ผสมกับตัวเมียจะทำให้เกิด microfilariae ขนาด 244 ถึง 296 μm อ้วน 7.5 ถึง 10 μm และอยู่ในปลอก เชื้อจะออกกระแสเลือดในเวลากลางคืน  . ยุงดูดเลือดที่มีเชื้อเข้าไป
. ยุงดูดเลือดที่มีเชื้อเข้าไป  . เมื่อเชื้อเข้าไปในยุง จะสลัดปลอดหุ้นและไปอยู่ที่กระเพาะอาหารของยุง
. เมื่อเชื้อเข้าไปในยุง จะสลัดปลอดหุ้นและไปอยู่ที่กระเพาะอาหารของยุง  . จะมีการเจริญเป็นตัวอ่อนระยะที่หนึ่ง first-stage larvae
. จะมีการเจริญเป็นตัวอ่อนระยะที่หนึ่ง first-stage larvae  และเจริญเป็นตัวอ่อนระยะที่3ซึ่งเป็นระยะติดต่อ third-stage infective larvae
และเจริญเป็นตัวอ่อนระยะที่3ซึ่งเป็นระยะติดต่อ third-stage infective larvae  . ตัวอ่อนในระยะติดต่อจะไปที่ต่อมน้ำลายของยุง mosquito's prosbocis
. ตัวอ่อนในระยะติดต่อจะไปที่ต่อมน้ำลายของยุง mosquito's prosbocis  เมื่อยุงกัดคนก็จะฉีดเชื้อไปสู่คน
เมื่อยุงกัดคนก็จะฉีดเชื้อไปสู่คน .
.
กลไกการเกิดโรค
พยาธิสภาพเกิดจากการที่เชื้อทำลายระบบไหลเวียนของท่อน้ำเหลือง ร่วมกับปฏิกิริยาของระบบภูมิคุ้มกัน และโรคแทรกซ้อน เช่นการติดเชื้อราหรือเชื้อแบคทีเรีย เมื่อตรวจด้วย ultrasonography พบว่ามีการโป่งพองของท่อน้ำเหลืองอย่างมากมายรอบตัวแก่กลไกที่สำคัญคือ
- การเกิดโรคเกิดจากปฏิกิริยาภูมิแพ้ เมื่อตัวเชื้อโรคตายก็เกิดภูมิต่อตัวเชื้อทำให้มีการอักเสบของท่อน้ำดี และเกิดการอุดตันของท่อน้ำดี
- เกิดจากการติดเชื้อแบคทีเรียหรือเชื้อรา ทำให้อาการเป็นมากขึ้น
อาการของโรคเท้าช้าง
อาการของโรคแบ่งได้เป็น อาการเฉียบพลัน อาการโรคเรื้อรัง และไม่มีอาการ
อาการเฉียบพลัน
ผู้ป่วยมีไข้ เกิดการอักเสบของหลอดน้ำเหลืองและต่อมน้ำเหลือง (lymphangitis และ lymphadenitis) โดยมากตรวจพบเชื้อในท่อน้ำเหลืองหรือต่อมน้ำเหลืองของอวัยวะต่างๆที่สำคัญได้แก่ บริเวณขา ช่องท้องด้านหลัง ท่อนำเชื้ออสุจิ(spermatic cord) แหล่งพักน้ำเชื้อ(epididymis) และเต้านม เป็นต้น โดยเฉพาะที่ท่อนำเชื้ออสุจิพบตัวอ่อนพยาธิบ่อยและมากที่สุดโดยเฉพาะชนิด W.bancrofti ผู้ป่วยส่วนมากมีอาการลมพิษ (urticaria) ร่วมด้วย ตรวจเลือดพบ eosinophils สูงพร้อมกับพบตัวอ่อน (microfilariae) ผิวหนังตรงตำแหน่งที่หลอดน้ำเหลืองอุดตันเหล่านั้น จะมีการเปลี่ยนแปลงคือ เกิดบวมแข็ง ผื่นแดง หลอดน้ำเหลืองจะโป่งมีน้ำเหลืองคั่งอยู่ คลำได้เป็นก้อนขรุขระ
อาการโรคเรื้อรัง
มักจะมีอาการบวมโดยเกิดจากเชื้อ Wuchereria bancrofti ตำแหน่งที่เชื้อพยาธิตัวแก่ชอบอาศัยคือบริเวณอัณฑะทำให้เกิดถุงน้ำในท่อนำเชื้ออสุจิ และหากเป็นมากจะเกิดอาการบวมของอัณฑะ
ผู้ป่วยมีต่อมน้ำเหลืองโต คลำดูแข็งเหมือนยาง ส่วนมากเกิด hydrocoele และ elephantiasis (โรคเท้าช้าง) เนื่องจากตัวแก่ของพยาธิตาย ทำให้เกิดการอักเสบของหลอดน้ำเหลือง เป็นผลทำให้เกิดการอุดตันของต่อมน้ำเหลืองต่างๆ เช่น ถ้าเกิดบริเวณกระเพาะปัสสาวะทำให้เกิดปัสสาวะปนน้ำเหลือง (chyluria) หรืออุดตันบริเวณช่องท้องทำให้เกิดน้ำในช่องท้อง ชนิด chyloperitoneum และตามแขนขาทำให้เกิด elephantiasis
ในรายที่เกิด elephantiasis พบว่าร้อยละ 95 จะเป็นที่ขากับอวัยวะเพศ บริเวณที่พบน้อยรองลงไป ได้แก่ที่แขนและเต้านม สำหรับชนิด Brugia malayi ทำให้เกิดโรคเท้าช้างของ ขา เป็นส่วนใหญ่ อาจเกิดที่แขนร่วมด้วยบ้าง ไม่พบเป็นที่อวัยวะเพศและเต้านม ซึ่งผิดจากชนิด Wuchereria bancrofti พบได้หลายแห่ง ส่วนมากพบเป็นแถวอวัยวะเพศ และผู้ป่วยที่เป็นโรคเท้าช้างมักตรวจพบตัวพยาธิในเลือดน้อยหรือไม่พบเลย นอกจากนี้ยังพบว่า ชนิด Brugia malayi พบในเด็กเล็กได้บ่อยกว่า ชนิด Wuchereria bancrofti
นอกจากนี้ในผู้ป่วยบางรายยังพบอาการของตุ่มแดงที่ใต้ผิวหนัง ตุ่มนี้จะปวดเจ็บ เนื่องจากมีพยาธิที่ตายฝังอยู่ใต้ผิวหนัง
ไม่มีอาการ
กลุ่มที่ไม่มีอาการจะแบ่งออกเป็น 2 พวกได้แก่
- ตรวจพบพยาธิในกระแสเลือดแต่ไม่มีอาการ พวกนี้มักจะมีปัญหาเรื่องระบบภูมิคุ้มกัน
- ไม่พบตัวพยาธิแต่ตรวจพบ Circulating filarial antigen (CFA)ในเลือด เมื่อให้ยารักษาระดับ Circulating filarial antigen (CFA) จะลดลง
การวินิจฉัย
การตรวจด้วย X-Ray ธรรมดาไม่ช่วยในการวินิจฉัย นอกจากจะเป็นโรค tropical eosinophilia ซึ่งจะพบรอยโรคในปอด การตรวจด้วย Ultrasound อาจจะพบว่าเชื้อตัวแก่กำลังว่ายในน้ำเหลืองน้ำ
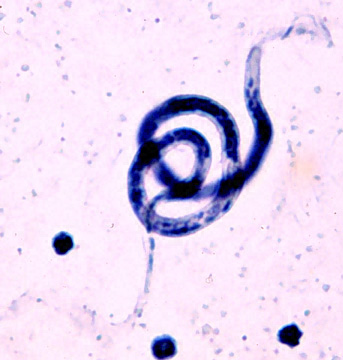
- การตรวจหาตัวเชื้อพยาธิจาก เลือด น้ำเหลือง โดยการเจาะเลือดเวลา 22.00-02.00 น นำมาย้อมด้วยวิธีพิเศษ Giemsa
- การย้อมตัวเชื้อโดยการกรองเลือดก่อน
- การตรวจหาCirculating filarial antigen (CFA) เป็นวิธีมาตรฐานสำหรับการตรวจ ซึ่งมีเฉพาะเชื้อ Wuchereria bancrofti
ภาพแสดงตัวเชื้อจากการตรวจเลือด
 |
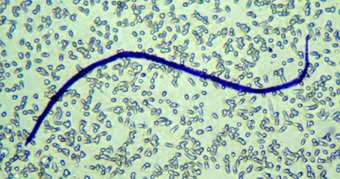
|
การรักษา
การรักษามุ่งเน้นที่การป้องกันมิให้เชื้อติดต่อไปสู่บุคคลอื่นโดยการรับยาเพื่อลดปริมาณเชื้อพยาธิให้น้อย จนไม่สามารถติดต่อไปสู่คนอื่น การใช้ยารักษาอาจจะใช้ยาชนิดเดียวหรืออาจจะใช้ยา 2 ชนิดร่วมกันก็ได้เท่าที่มีรายงานการใช้ยารักษามีดังนี้
- ให้ยาปีละครั้งโดยอาจจะให้ยา 1 หรือสองชนิด ivermectin(150-200 mg/kg PO as single dose; may repeat q2-3mo, diethylcarbamazine(DEC) and albendazole)ให้ยา DEC (6 mg/kg per day) เป็นเวลา 12 วันสำหรับเชื้อ bancroftian filariasis และให้ยาเป็นเวลา 6 วันสำหรับเชื้อ brugian filariasis. แต่ก็มีคำแนะนำให้ยาชุดเดียวกันปีละ 2 ครั้ง นอกจากนั้นยังมีคำแนะนำให้ยา DEC (ขนาด 6-8 mg/kg per day) เป็นเวลา 2 วันทุกเดือนเป็นเวลา 1 ปี
- สำหรับ Albendazole แนะนำให้ติดต่อกัน 2-3 สัปดาห์
การดูแลส่วนที่บวม
- ล้างส่วนที่บวมด้วยน้ำและสบู่วันละ 2 ครั้ง
- ยกอวัยวะส่วนนั้นในเวลานอน
- ให้ออกกำลังส่วนที่บวมเพื่อเพิ่มการไหลเวียนของเลือด
- ตัดเล็บให้สั้น
- สวมรองเท้า
- หากมีแผลเล็กน้อยให้ทาด้วยยาปฏิชีวนะ
สำหรับผู้ที่มีนำเหลืองไหลก็ให้รับประทานอาหารที่มีน้ำมากและมีสารอาหารสูง
การป้องกัน
การป้องกันที่สำคัญคือการป้องกันไม่ให้ถูกยุงกัดและการรักษาผู้ที่ติดเชื้อ การป้องกันโดยการลดจำนวนยุงยุงจะไม่สามารถป้องกันการติดเชื้อได้ เนื่องจากเชื้อจะมีอายุนาน 4-6 ปีดังนั้นการควบคุมยุงต้องทำนานและต่อเนื่องมากกว่า 6 ปี ปัจจุบันได้มีการใช้ยา 2 ชนิดมาใช้คือ albendazole และ ivermectin หรือ diethylcarbamazine [DEC] โดยรับประทานวันละครั้ง
สำหรับการป้องกันส่วนบุคคลทำได้โดยการป้องกันยุงไม่ให้กัดโดยใช้เครื่องมือต่างๆ เช่น มุ้ง ยาทากันยุง และยังมีการศึกษาว่าหากใช้ยา DEC (6 mg/kg per day x 2 days each month)สามารถป้องกันการติดเชื้อ
- ทำลายยุงและแหล่งลูกน้ำ
- ป้องกันไม่ให้ยุงกัน มุ้ง ยาทากันยุง
- ให้รีบรักษาผู้ที่เป็นโรคนี